ThermaCare Wärme gegen Muskelschmerzen
Verspannungsbedingte Muskelschmerzen lindern mit ThermaCare Wärmeumschlägen für größere Schmerzbereiche.
Langanhaltende muskuläre Verspannungen und Schmerzen, die auf Druck oder bei Bewegung in benachbarte Muskelregionen ausstrahlen: Diese Beschwerden können auf ein myofasziales Schmerzsyndrom hinweisen. Aber was genau bedeutet das? Erfahren Sie hier, wie ein Muskel-Faszien-Syndrom entstehen kann, welche Symptome dafür typisch sind und welche Behandlungsmöglichkeiten es gibt.
Durch anhaltende Überlastung des Bewegungsapparats kommt es dabei zunächst zu myofaszialen Dysfunktionen, also einem nicht mehr gut aufeinander abgestimmten Zusammenspiel von Muskeln und Faszien, was wiederum zu einer Überempfindlichkeit im Muskel- und Fasziengewebe führen kann. Dabei werden häufig sogenannte myofasziale Triggerpunkte (mTrP) ausgebildet. Diese tastbaren Muskelverhärtungen können bei Ausübung von Druck ausstrahlende Schmerzen verursachen, die angrenzende Muskelregionen und Gelenke oder auch weiter entfernte Körperregionen erreichen können.
Übrigens: Beim myofaszialen Schmerzsyndrom werden hauptsächlich Schmerzen, beim myofaszialen Dysfunktionssyndrom (MDS) eher Funktionsstörungen innerhalb der Muskulatur und des Bindegewebes wahrgenommen. Beide Störungen fallen unter das myofasziale Syndrom (MFS).
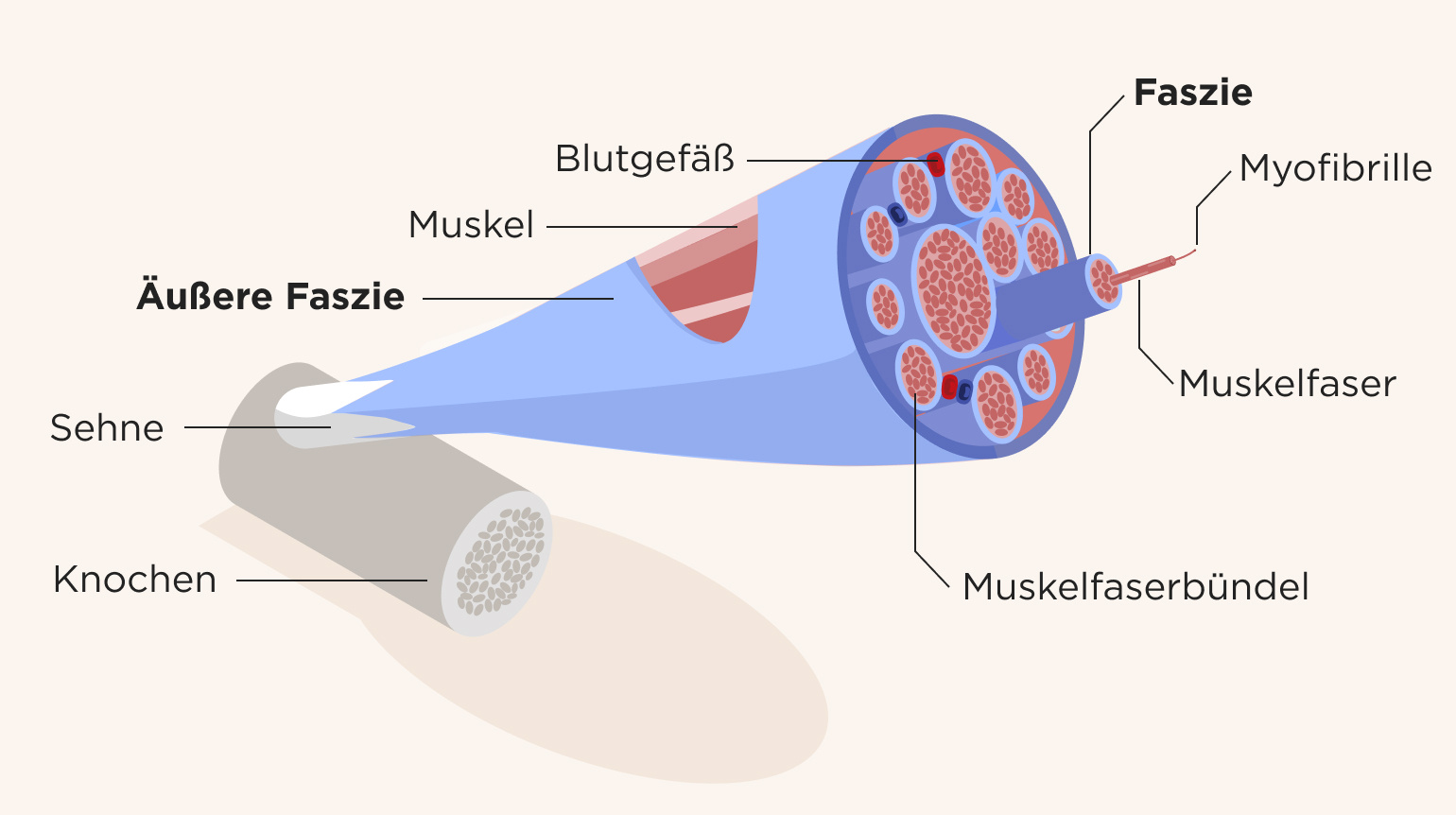
Faszien bestehen überwiegend aus Kollagenfasern, Fett und Wasser und werden auch als Bindegewebe bezeichnet. Sie umgeben einzelne Muskelfasern, Muskelfaserbündel und ganze Muskeln, sowie Knochen, Organe und Nervenleitungen. Faszien verbinden Muskeln untereinander sowie mit Knochen und Sehnen und sorgen für Stabilität im Körper. Außerdem unterstützen sie die Kraft- und Nervenübertragung.
Im entspannten Zustand sind diese Fasern flexibel. Unter Belastung werden sie starrer, unflexibler und kürzer. Bei anhaltender Fehl-/Überbelastung oder Kontraktion können sie ihre Geschmeidigkeit ganz verlieren und verkleben. Dabei entstehen häufig schmerzhafte Triggerpunkte in den betroffenen Muskelfasern.
Durch die andauernde Anspannung des Muskelgewebes kommt es zu einer mangelnden Versorgung mit Sauerstoff in den Zellen und damit zu einem unzureichendem Zellstoffwechsel, was die Transportprozesse z. B. von Kalzium innerhalb der Zelle verlangsamt. Dies wiederum kann zu einer Verstärkung der Kontraktion und zu einer lokalen Entzündungsreaktion innerhalb der Muskelzellen führen.
Auch wenn es sowohl beim MS-Syndrom als auch bei Fibromyalgie um Muskelschmerzen geht, sind die beiden zugrunde liegenden Krankheitsbilder unterschiedlich: Während das Muskel-Faszien-Syndrom auf einzelne Muskeln und die sie umgebenden Faszien örtlich begrenzt ist, d. h. die myofaszialen Schmerzen zum Beispiel als Nackenschmerzen oder Schmerzen im unteren Rücken wahrgenommen werden, verbreitet sich der Schmerz bei Fibromyalgie in der Regel im gesamten Körper auf eine eher diffuse Weise aus.
Die genaue Ursache von Fibromyalgie ist noch nicht vollständig geklärt. Expert:innen gehen von einer gestörten Schmerzverarbeitung im Nervensystem aus, bei der es neben Muskelschmerzen (Myalgie) auch zu anderen Symptomen wie Müdigkeit, Schlaf- und Konzentrationsstörungen, Reizdarmsyndrom und chronischen Kopfschmerzen kommen kann.
Ein weiterer Unterschied: Fibromyalgie ist eine chronische Erkrankung. Das myofasziale Syndrom kann einen chronischen Verlauf nehmen, gilt aber durch eine frühzeitige und gezielte Therapie als gut behandelbar, vor allem, wenn keine Grunderkrankungen vorliegen, die myofasziale Beschwerden begünstigen.
Die Ursachen für ein myofasziales Schmerzsyndrom können vielfältig sein und sich gegenseitig bedingen. So können ganz unterschiedliche Faktoren, wie z. B. Fehlhaltungen, Lebenswandel oder Erkrankungen, den Muskeltonus erhöhen und die Durchblutung und Sauerstoffzufuhr im Muskel einschränken.
Dadurch können muskuläre Verspannungen, Verhärtungen und Verkürzungen (muskuläre oder myostatische Insuffizienz), Dysbalancen und schließlich Triggerpunkte entstehen, die den Schmerz auf angrenzendes Muskelgewebe ausdehnen. Gleichzeitig kann sich die Schmerzwahrnehmung durch psychische Faktoren und Ausbildung eines Schmerzgedächtnisses verstärken.
Zu den häufigsten Ursachen für ein MSS gehören:

Die Therapie des myofaszialen Schmerzsyndroms zielt vor allem darauf ab, eine gesunde Muskelfunktion wiederherzustellen. Das beinhaltet:
Da ein MSS häufig durch mehrere Faktoren verursacht wird, verspricht ein ganzheitlicher, multimodaler Ansatz den besten Erfolg bei der Behandlung.
Das Faszien-Syndrom ist gut behandelbar, wenn die Therapie frühzeitig und konsequent durchgeführt und an die individuellen Bedürfnisse der betroffenen Person angepasst wird. Dabei spielt auch Prävention eine wichtige Rolle: Ohne notwendige Veränderungen der Lebensgewohnheiten in Bezug auf Bewegung, Ernährung, Stressmanagement und Ergonomie können die typischen MSS-Beschwerden immer wiederkehren bzw. chronisch werden.
Zu den wichtigsten Therapieoptionen gehören:
Myofasziale Triggerpunkte sind lokal begrenzte Muskelverhärtungen, die lokal druckempfindlich sind und Schmerzen auslösen, oft auch in anderen Körperregionen (ausstrahlende/übertragene Schmerzen).
Auch wenn Triggerpunkte wissenschaftlich kontrovers diskutiert werden2,3 und die Effektivität der Triggerpunkttherapie in vielen Studien nicht eindeutig bewiesen werden konnte, gilt sie dennoch als wichtiger Behandlungsansatz bei MSS4.
Bei der myofaszialen Triggerpunkttherapie tastet die/der Therapeut:in zunächst die betroffene Muskulatur ab, um die myofaszialen Punkte zu finden. Danach kann sie/er durch gezielte Stimulation der druckempfindlichen Stellen die Durchblutung im Gewebe anregen, die Muskelspannung verringern und im besten Falle die Triggerpunkte deaktivieren.
Wenn Sie an einem myofaszialen Schmerzsyndrom leiden, sollten Sie Ihre Muskulatur regelmäßig mit speziellen Übungen trainieren, die die betroffenen Bereiche lockern, beweglicher machen und kräftigen.
Mit diesen Übungen können Sie die Rücken-, Nacken- und Schultermuskulatur lockern, dehnen und stärken:
In der akuten Phase eines myofaszialen Schmerzsyndroms oder bei schweren Verläufen können bestimmte Medikamente unterstützend zu anderen Therapien eingesetzt werden. Da die enthaltenen Wirkstoffe unerwünschte Nebenwirkungen auslösen können, sollten Sie sie, außer im Falle von Antidepressiva, nur kurzfristig nutzen.
Die Präparate zur Behandlung von MSS werden entweder oral eingenommen, als Salbe aufgetragen oder direkt in Triggerpunkte injiziert. Hier ist eine Auswahl der gebräuchlichsten Arzneimittel:
Auch eine gesunde, ausgewogene und entzündungshemmende Ernährung kann im Rahmen einer ganzheitlichen Therapie die Linderung eines myofaszialen Schmerzsyndroms unterstützen. Eine entzündungshemmende Ernährung ist reich an sogenannten Antioxidantien (Moleküle, die die Körperzellen vor freien Radikalen und oxidativem Stress schützen), Ballaststoffen (wirken sich positiv auf die Verdauung aus) und anderen essentiellen Nährstoffen, die Entzündungen in den Körperzellen reduzieren können.
Besonders wichtig sind in diesem Zusammenhang die sogenannten Mikronährstoffe, die für die Muskelfunktion wichtig sind, wie Magnesium, Kalzium, Eisen und Folsäure sowie die Vitamine B12, C und D. Diese sollten, wenn möglich, mit der Nahrung aufgenommen werden. Bei nachgewiesenem Mangel können Sie sie auch als Nahrungsergänzungsmittel einnehmen (dann am besten unter ärztlicher Kontrolle).
Da Faszien zum großen Teil aus Wasser bestehen, sollten Sie außerdem auf eine ausreichende Flüssigkeitszufuhr (2 bis 3 Liter Wasser oder Kräutertee täglich) achten. Dadurch werden die Elastizität und Flexibilität des Fasziengewebes und die Gleitfähigkeit zwischen den Schichten der Faszien unterstützt. Außerdem wird durch eine angemessene Flüssigkeitsaufnahme der Stoffwechsel in der Muskulatur und damit ihre Regeneration angeregt.
Im Gegenzug kann eine ungesunde Ernährung chronische Entzündungen im Körper fördern, die häufig mit Muskelschmerzen einhergehen. Deshalb empfiehlt es sich bei Muskel- und Faszienschmerzen bestimmte Genuss- und Nahrungsmittel, wie Alkohol, Zucker, gesättigte Fette und Transfette sowie ultraprozessierte Lebensmittel zu reduzieren oder ganz darauf zu verzichten.
Tipp 1
Achten Sie auf eine ausreichende Zufuhr an muskelrelevanten Mikronährstoffen und Vitaminen.
Tipp 2
Trinken Sie mindestens 2 Liter Wasser täglich, um die Elastizität und Flexibilität des Fasziengewebes zu unterstützen.
Tipp 3
Ernähren Sie sich entzündungshemmend und reduzieren Sie Alkohol, Zucker und ultraprozessierte Lebensmittel.
Da dem myofaszialen Schmerzsyndrom meist langanhaltende Fehlhaltungen und Überlastungen des Bewegungsapparats zugrunde liegen, werden die Beschwerden oft chronisch. Mit diesen therapeutischen Techniken können Sie einem MSS vorbeugen, bzw. chronische Verläufe nachhaltig positiv beeinflussen: