Mit Wärmeauflagen die Schmerzen bekämpfen
Entdecken Sie ThermaCare Wärmeumschläge für den unteren Rücken und die Hüfte, um die Schmerzen nach einem Bandscheibenvorfall zu lindern.

Der untere Teil der Wirbelsäule, die Lendenwirbelsäule (LWS), trägt eine große Last und ist zugleich sehr flexibel. Diese Belastung kann sich im Laufe des Lebens in Form eines Bandscheibenvorfalls in der Lendenwirbelsäule bemerkbar machen. Hier erfahren Sie mehr über Ursachen und Behandlung.

Ein Bandscheibenvorfall in der LWS tritt zwischen den Wirbeln L1 und L5 auf
Die Lendenwirbelsäule befindet sich zwischen der Brustwirbelsäule (BWS) und dem Kreuzbein (Sacrum). In ihrer natürlichen Ausrichtung ist sie nach vorne gekrümmt (Lordose) und besteht aus fünf lumbalen Wirbeln (L1 bis L5), die in ihrer Form größer, breiter und flacher sind als die der Brust- und Halswirbelsäule.
Als unterer Teil der Wirbelsäule trägt die LWS das meiste Gewicht des Oberkörpers und sorgt für Haltung. Dabei ist sie in der Lage, große Kräfte zu absorbieren und zu verteilen, um Verletzungen zu vermeiden. Außerdem ist sie sehr flexibel und ermöglicht eine Vielzahl von Bewegungen wie Beugung, Streckung, Seitwärtsbewegung und Rotation. Gleichzeitig unterstützt sie innere Organe wie den Magen-Darm-Trakt, die Blase, Nieren und Fortpflanzungsorgane und schützt die empfindlichen Strukturen des Rückenmarks und der Nervenwurzeln, die den unteren Körperbereich innervieren.
Aufgrund ihrer Funktionalität und Position innerhalb des Körpers wirken ungeheure Kräfte auf die LWS, die sich bei den meisten Menschen auf Dauer in Verschleißerscheinungen und Verletzungen niederschlagen. Und diese machen sich häufig als Bandscheibenschädigungen bemerkbar.
Zwischen den fünf Lendenwirbeln und dem Steißbein befinden sich fünf Bandscheiben, die aus einem weichen, gallertartigen Kern (Nucleus pulposus) bestehen, der von einem äußeren Ring aus Fasern (Anulus fibrosus) umgeben ist. Die Bandscheiben fungieren als Stoßdämpfer zwischen den Wirbeln und halten die Wirbelsäule flexibel.
Bei einem lumbalen Bandscheibenvorfall (Prolaps) wird der Faserring der Bandscheibe brüchig, sodass der weiche Kern teilweise oder ganz hervorquellen und auf umliegende Nervenwurzeln oder das Rückenmark drücken kann. Dabei kommt es häufig zu einer Radikulopathie (Reizung/Schädigung einer Nervenwurzel), was zu ausstrahlenden Schmerzen führen kann.
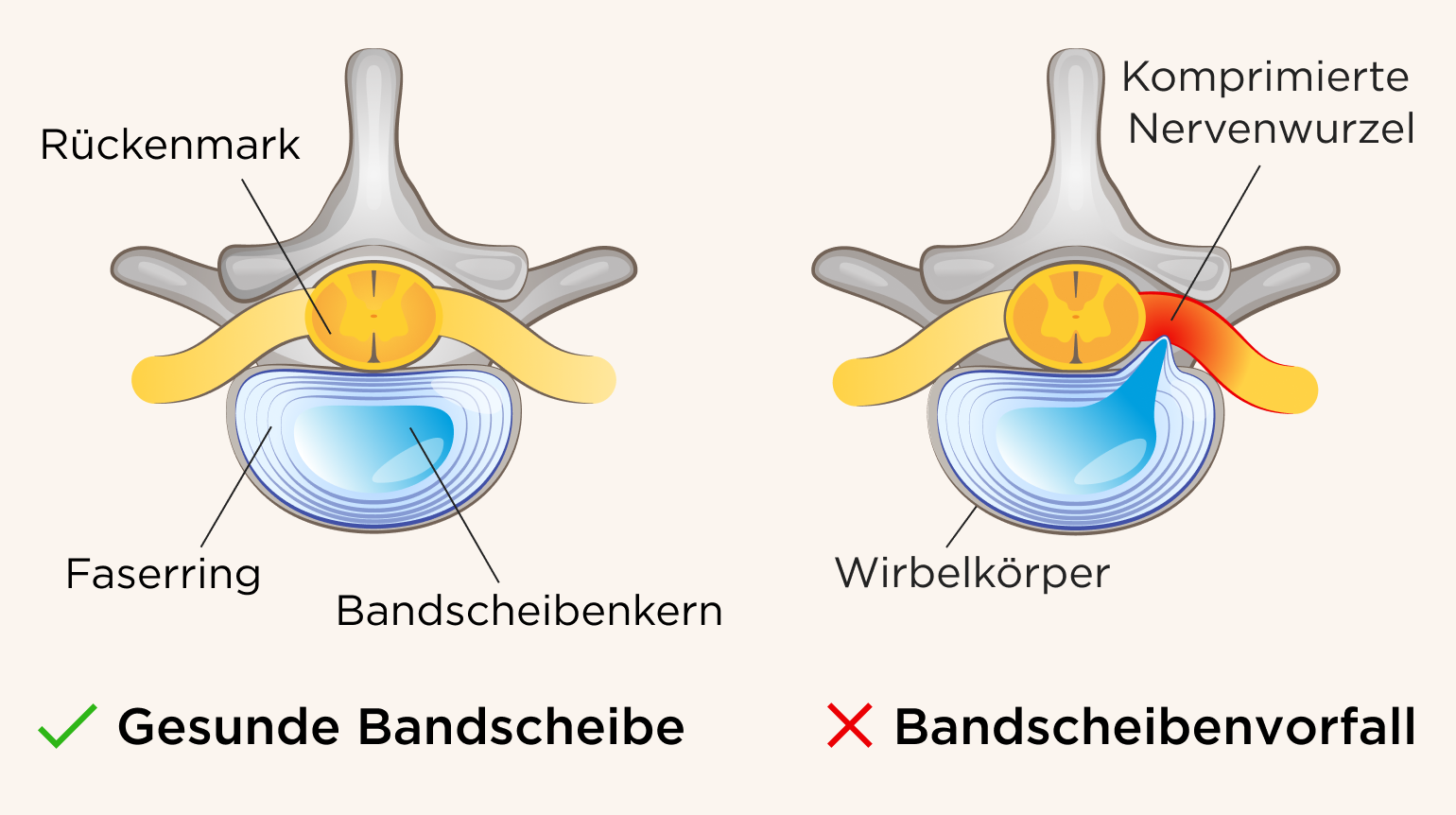
So unterscheiden sich eine gesunde und eine geschädigte Bandscheibe
Die Beschwerden nach einem Bandscheibenvorfall in der LWS hängen unter anderem davon ab, welche Lendenwirbel betroffen sind und ob das Bandscheibenmaterial das Rückenmark oder die Spinalnerven (bestehend aus motorischen und sensorischen Nervenwurzeln) komprimiert.
Anhand der Lokalisierung von Schmerzen, Sensibilitätsstörungen und Lähmungserscheinungen können Ärzt:innen schon durch eine körperliche Untersuchung auf die ungefähre Position des Bandscheibenvorfalls schließen. So kann ein Bandscheibenvorfall zwischen den Wirbeln L5/S1 Kribbeln, Taubheit und Lähmungen bis in den Fuß und die Zehenspitzen verursachen. Bei Symptomen, die in der Hüfte und im Gesäß wahrgenommen werden, sind wahrscheinlich eher Wirbel im oberen Bereich der LWS betroffen.
Bei einer Verletzung der Wirbelsäule, z. B. durch einen Unfall, muss sofort eine ärztliche Untersuchung erfolgen!
Um sicherzugehen, dass Sie auch wirklich an einem Bandscheibenvorfall in der LWS leiden, sollten Sie Fachleute aus den Bereichen Orthopädie, Unfallchirurgie oder Sportmedizin aufsuchen. Diese können mit gängigen bildgebenden Verfahren wie Röntgen, MRT (Magnet-Resonanz-Tomografie), CT (Computer-Tomografie) oder Sonografie (Ultraschall)/Elastografie genau feststellen, ob und zwischen welchen Wirbeln ein Prolaps oder eine Protrusion (Bandscheibenvorwölbung) vorliegt und welche Nervenwurzeln beeinträchtigt sein können.
Eine Funktions- und Ganganalyse sowie eine mehrdimensionale Wirbelsäulenvermessung können ebenfalls Aufschluss über das genaue Maß der Schädigung geben. Darüber hinaus können Neurolog:innen bei neurologischen Beschwerden elektrophysiologische Nervenuntersuchungen und Neurochirurg:innen operative Eingriffe durchführen.
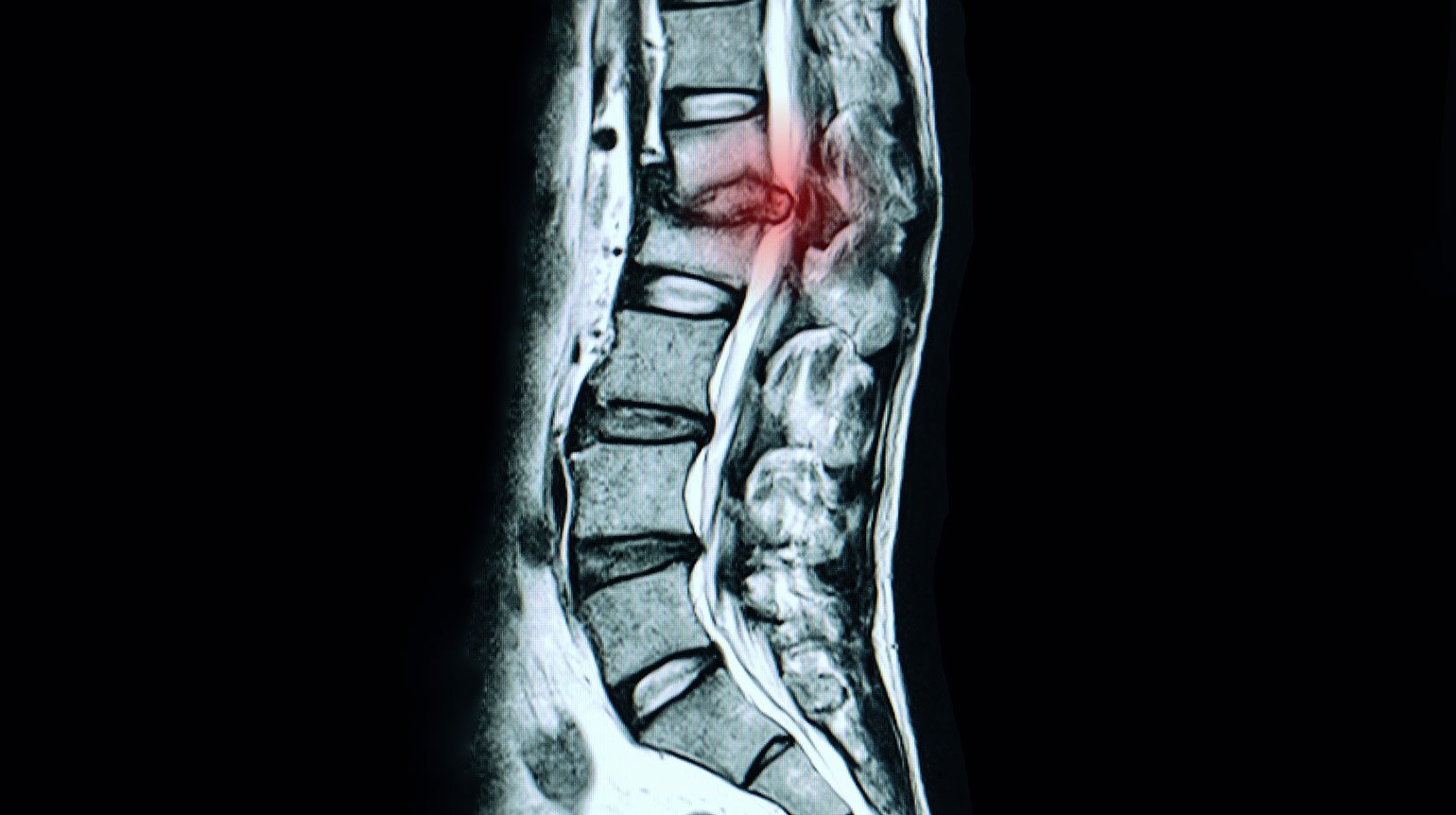
Ein Bandscheibenvorfall in der LWS kann auf den Spinalkanal drücken
Die meisten Fälle von Bandscheibenvorfällen in der LWS können durch konservative Behandlungsmethoden wie Schmerzmedikation, Physiotherapie, Lockerungs- und Dehnübungen sowie ein spezielles Training der Muskulatur um den Prolaps herum behandelt werden. Bei schwereren Verläufen oder Bandscheibenvorfällen, die nicht auf eine konservative Behandlung ansprechen, ist eine Operation notwendig. In vielen Fällen bildet sich ein Bandscheibenvorfall von selbst zurück.
Ein wichtiger Baustein in der Behandlung von akuten Bandscheibenvorfällen in der Lendenwirbelsäule sind schmerzlindernde Medikamente. Sie helfen dabei, aus der Schonhaltung herauszufinden und wieder in Bewegung zu kommen. Werden sie früh genug eingesetzt, lässt sich häufig die Ausbildung eines Schmerzgedächtnisses vermeiden.
Gängige Schmerzmittel, die nach einem Bandscheibenvorfall in der LWS verschrieben werden, sind nichtsteroidale entzündungshemmende Antirheumatika (NSAR), z. B. Ibuprofen, Naproxen oder Diclofenac, und Muskelrelaxanzien. Bei stärkeren Schmerzen werden Opioide verabreicht. Bei Nervenreizungen können Antiepileptika (auch: Antikonvulsiva) wie Gabapentin und Pregabalin und bei chronischen Schmerzen Antidepressiva wie Amitriptylin und Duloxetin eingesetzt werden.
Da oral eingenommene Medikamente systemisch, also auf den ganzen Körper wirken, können sie Nebenwirkungen auf den gesamten Organismus haben. Vor allem bei Opioiden besteht zudem Suchtgefahr. Auch lokal angewandte Arzneimittel wie Schmerzgele und Schmerzsalben können Nebenwirkungen auslösen. Diese treten aber meist nur lokal auf, z. B. in Form von allergischen Hautreaktionen und sind häufig besser verträglich, wenn auch nicht so wirksam wie oral verabreichte Schmerzmittel.
Darüber hinaus können entzündungshemmende Injektionen wie CT-gesteuerte Spritzen (periradikuläre Therapie/PRT) mit beispielsweise Kortison ebenfalls für Schmerzlinderung sorgen.
Ganz gleich, welches Medikament bei einem Bandscheibenvorfall in der LWS zum Einsatz kommt: Die medikamentöse Behandlung muss aufgrund ihrer Risiken ärztlich verordnet und kontrolliert werden. Sie sollte zudem nur zeitlich begrenzt und ergänzend zu Physiotherapie und anderen Behandlungsmethoden eingesetzt werden.
Bei bestimmten neurologisch bedingten Symptomen wie Lähmungserscheinungen, Taubheitsgefühlen und Inkontinenz sowie bei Beschwerden, die sich unter konservativer Behandlung innerhalb von 12 Wochen nicht verbessern, empfehlen Fachärzt:innen einen chirurgischen Eingriff, bei dem das Bandscheibenmaterial entfernt und der Druck auf die Nervenwurzel verringert wird. Diese Operation erfolgt in der Regel bei unkomplizierten Fällen minimalinvasiv oder endoskopisch.
Bei schweren Verläufen muss unter Umständen ein größerer Eingriff (offene Chirurgie) stattfinden. Weitere Methoden sind die Versteifung der Wirbelsäule (Spondylodese) und die Transplantation einer künstlichen Bandscheibe.
Tipp: Bevor Sie Rückenübungen machen, bietet es sich an, einen ThermaCare Wärmeumschlag anzulegen. Denn bei akuten, unspezifischen Kreuzschmerzen sorgt laut Studie die Kombination aus Wärmeanwendung und Physiotherapie für bessere Therapieergebnisse als die alleinige Anwendung von Physiotherapie.
Grundsätzlich können und sollen Sie sich nach einem Bandscheibenvorfall in der Lendenwirbelsäule schnell wieder bewegen. Nach Abklingen der ersten akuten Beschwerden können leichte krankengymnastische und isometrische Übungen helfen, die untere Wirbelsäule zu mobilisieren und zu stabilisieren. Dieses Training sollte anfänglich physiotherapeutisch angeleitet und auf Ihren individuellen Heilungsprozess abgestimmt sein. Danach können Sie die Übungen zu Hause durchführen.
Spaziergänge, einfache Wanderungen, kurze Nordic-Walking-Exkursionen, kleine Fahrradtouren und Rückenschwimmen sind sportliche Aktivitäten, die in der Rehabilitationsphase helfen, schmerzfreier und beweglicher zu werden.
Nach einer Operation sollten Sie sich zunächst körperlich schonen. Mit der Krankengymnastik können Sie allerdings schon wenige Tage nach dem Eingriff beginnen.
Was das Alltags- und Arbeitsleben angeht, sollten Sie sich ausreichend Zeit für den Genesungsprozess nehmen. Gerade bei überwiegend sitzenden oder stehenden Tätigkeiten, bzw. bei Arbeit, die mit dem Tragen schwerer Lasten einhergeht, ist es ratsam, tägliche Abläufe rückenfreundlicher, den Arbeitsplatz ergonomischer und die Sitztechnik dynamischer zu gestalten.
Wird ein Bandscheibenvorfall konservativ behandelt, kann die Arbeitsunfähigkeit durchschnittlich 4 bis 12 Wochen andauern. Nach einer Operation und bei schweren Verläufen kann sich die Krankschreibung um eine drei- bis sechswöchige Reha-Maßnahme verlängern.
Bei einem schweren Bandscheibenvorfall in der LWS (mit oder ohne Operation) kann eine stufenweise Wiedereingliederung in das Arbeitsleben nach dem Hamburger Modell erfolgen.
Ob man nach einem Bandscheibenvorfall in der LWS mit dem Auto fahren kann, ist von den individuellen Beschwerden abhängig sowie von folgenden Faktoren:
https://www.msdmanuals.com/de-de/heim/st%C3%B6rungen-der-hirn-,-r%C3%BCckenmarks-und-nervenfunktion/erkrankungen-des-r%C3%BCckenmarks/cauda-syndrom
https://www.schulthess-klinik.ch/de/wirbelsaeulenchirurgie-neurochirurgie/behandlung/bandscheibenvorfall-der-lendenwirbelsaeule
http://lv-hessen.osteoporose-deutschland.de/index.php/Medikamente.pdf
https://schmerzliga.de/nervenschmerzen/
https://www.gesundheitsinformation.de/physikalische-therapie.html
1, 2: https://avicenna-klinik.com/wirbelsaeulenerkrankung/bandscheibenvorfall-in-der-lendenwirbelsaeule/
5: https://schmerzliga.de/nervenschmerzen/
6: Petrofsky, Jerrold, et al. Use of ThermaCare heat wraps as an adjunct to physical therapy. International Journal of Therapy & Rehabilitation, 2014, 21. Jg., Nr. 9.